
Volta Medical, jeune medtech française prometteuse basée à Marseille, a mis au point le premier logiciel d'intelligence artificielle (IA) en rythmologie interventionnelle pour guider les Rythmologues interventionnels au bloc opératoire dans le traitement de la fibrillation auriculaire (FA). Plus largement il s'agit du premier logiciel d'IA qui permet de guider des cardiologues au bloc opératoire durant des interventions.
En janvier 2017, les cofondateurs avaient réalisé une première publication dans the Journal of the American College of Cardiology (JACC) qui avait déjà suscité un très vif intérêt dans le monde de la cardiologie et de la Rythmologie cardiaque.
AIFib est un logiciel d'intelligence artificielle qui a pour but de guider les opérateurs dans la complexité de la procédure médicale du traitement de la fibrillation auriculaire : de la détection des foyers électriques, sources de fibrillation auriculaire, au traitement lui-même (l'acte opératoire). AIFib s'appuie sur plus de 10 années de travaux menés par les cofondateurs médecins et par une équipe d'ingénieurs dirigés par Théophile Mohr Durdez, ingénieur polytechnicien qui a mis au point le logiciel et qui dirige l'entreprise.
« Les logiciels classiques ne sont pas suffisamment performants pour analyser des données aussi complexes. Notre technologie exploite l'intelligence artificielle qui permet d'appréhender la complexité des données comme le ferait le cerveau humain pour le dépasser. Ce logiciel a été « éduqué » comme un étudiant sur une très large base de données et a progressé pour acquérir l'expérience d'un opérateur expert. L'innovation médicale d'AIFib facilite la procédure et l'efficacité de l'opérateur dans le traitement de la fibrillation auriculaire. Cette technologie va rendre accessible, à tous, le traitement des patients les plus complexes et les plus graves pris en charge jusqu'alors dans quelques centres experts », soulignent les 3 cofondateurs, les médecins Julien Seitz, Clément Bars (Marseille) et Jérôme Kalifa qui est basé aux Etats-Unis.
Le logiciel intelligent de Volta, AIFib, surpasse 28 cardiologues experts (incluant ses créateurs).
Lors du congrès de la Heart Rhythm Society 2018 qui se déroulait à Boston du 9 au 12 mai, le Pr Jérôme Kalifa a présenté en exclusivité les résultats d'un test réalisé par 28 cardiologues experts et le logiciel Volta sur l'analyse de signaux électriques intracardiaques durant des procédures d'ablation de fibrillation auriculaire.
AIFib a présenté des résultats spectaculaires. Les performances de ce logiciel ont en effet surpassé celles du panel de 28 médecins cardiologues quelques mois auparavant, y compris celle de ses créateurs ! Des études sont en cours pour confirmer ces données préliminaires spectaculaires.
Approche innovante de Volta Medical : efficacité et simplicité
Jusqu'à présent, pour repérer les foyers électriques, sources de la fibrillation (complexes dites "persistantes ») le cardiologue devait manipuler des sondes dans le cœur pour repérer les impulsions électriques et les détecter visuellement. Le problème résidait dans la maîtrise de la technique et dans l'analyse humaine de signaux électriques intracardiaques très complexes, d'où l'idée de Volta Medical de la modéliser et de l'automatiser afin de la rendre accessible au plus grand nombre d'opérateurs.
« A travers notre pratique quotidienne de la Rythmologie cardiaque interventionnelle, qui est une discipline très complexe, nous avons pris conscience qu'il existait une forte demande, à travers le monde, pour une automatisation et une simplification de la procédure médicale pour traiter la fibrillation auriculaire. Au cours des 5 dernières années, après de multiples tentatives et échecs nous avons finalement réussi à modéliser et automatiser efficacement cette procédure complexe dans un logiciel d'intelligence artificielle (AIFib) qui a pour but de détecter efficacement et simplement ces foyers électriques très difficiles à détecter par l'œil humain. Le paradoxe est que notre logiciel très complexe dans son développement et ses fondations, semble très simple dans son utilisation. C'est d'ailleurs un de nos objectifs : rendre simple ce qui est complexe », ajoutent les cofondateurs.
La fibrillation auriculaire ou atriale (FA)
La FA consiste en des contractions du cœur de manière à la fois anarchiques, rapides et irrégulières. Ces contractions chaotiques empêchent alors le cœur de pomper correctement le sang. La cause est une "tempête électrique" au niveau des oreillettes. Toute activité synchronisée a disparu et par conséquent l'effet mécanique (c'est-à-dire la contraction coordonnée des oreillettes) n'a plus lieu. Le cœur perd de sa force. Le ventricule peut momentanément compenser cette perte, mais à long terme l'épuisement de ses forces contractiles peut conduire à l'insuffisance cardiaque. La fibrillation auriculaire peut entraîner l'apparition d'un caillot dans le cœur qui peut migrer dans les artères du cerveau (risque d'AVC).
Quelques faits sur la fibrillation auriculaire (sources : Medscape et Réalités Medicales)
- C'est l'arythmie cardiaque la plus commune au monde et sa prévalence augmente avec l'âge, affectant 1 adulte sur 25 de plus de 60 ans et 1 sur 10 de plus de 80 ans.
- On compte 7 millions de patients concernés aux USA, 11 millions en Europe et 750 000 en France (avec un doublement prévu du nombre de patients concernés d'ici 30 ans). 1 sujet de 55 ans a 1 chance sur 4 de faire de la FA au cours de sa vie (24,8% hommes, 22,9% femmes). Il s'agit donc d'une véritable "épidémie".
- C'est une maladie sévère qui diminue l'espérance de vie. Elle augmente le risque d'AVC, de récidive d'AVC et la mortalité post-AVC. La FA est responsable de 1/6 de l'ensemble des AVC. La prévalence globale de la FA est de 5,5% de la population à partir de 55 ans et elle augmente avec l'âge (10% à 80 ans).
- C'est un problème majeur de santé publique dont le traitement revient à 3000€/an/patient en France (soit 2,5 Milliards d'euros / an en France avec les hospitalisations représentant la moitié des coûts).
- La FA est associée à une surmortalité, spécifique de la FA et non reliée aux AVC. Dans la Copenhagen City Heart Study, la FA était le marqueur indépendant le plus puissant de mortalité cardio-vasculaire.
A propos de Volta Medical
Fondée en 2016 à Marseille par 3 médecins, Volta Medical est une jeune MedTech basée à Marseille qui développe des logiciels intelligents (IA) pour la rythmologie interventionnelle. Les 3 cofondateurs sont des experts reconnus au plan mondial en rythmologie interventionnelle et l'analyse des signaux intracardiaques. Ils ont mis au point une nouvelle procédure médicale de pointe pour guider les chirurgiens cardiaques dans le traitement de la fibrillation auriculaire. Volta Medical va l'automatiser grâce au logiciel d'intelligence artificielle AIFib qui a été développé par une équipe d'ingénieurs et de spécialistes des données hautement qualifiés.
CP 12/06/2018

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé

Alors que le Président de la République prépare l’annonce d’une vaste réforme de l’hôpital pour l’été, Ramsay Générale de Santé, leader de l’hospitalisation privée en France, a déjà lancé sa stratégie pour faire face aux défis auxquels est confronté le secteur hospitalier. Le virage numérique, l’évolution du modèle reconstruit autour de la chirurgie ambulatoire, la télémédecine et l’organisation des services d’urgences pour raccourcir les délais de prise en charge font partie des innovations les plus marquantes.
« Notre système de santé a besoin de réformes structurelles pour continuer à délivrer une prise en charge de qualité et de sécurité. Dans l’attente des décisions gouvernementales promises par le Président de la République, Ramsay Générale de Santé innove dans les prises en charge et les services proposés au patient. La digitalisation de nos outils, l’évolution de nos organisations et le décloisonnement des acteurs font partie de nos réponses au service de cette Qualité de la prise en charge », commente Pascal Roché, Directeur Général de Ramsay Générale de Santé.
Partenariat avec Doctolib, Ramsay Services, délais d’attente aux urgences en temps réel… Ramsay Générale de Santé confirme son virage numérique
Dans un secteur encore insuffisamment digitalisé, les acteurs du monde hospitalier doivent prendre le meilleur de la technologie pour simplifier la vie des patients et raccourcir les délais de prise en charge. Le groupe Ramsay Générale de Santé a anticipé ce virage digital dès 2016 en s’associant avec la plateforme de prise de rendez-vous en ligne Doctolib. Fin 2017, la moitié des 6 000 praticiens du groupe étaient présents sur la plateforme par laquelle se prennent d’ores et déjà 30% des rendez-vous patients.
En 2017, Ramsay Générale de Santé a lancé dans 12 établissements pilotes le portail digital Ramsay Services, qui propose une gamme de services allant de l’admission jusqu’au paiement en ligne en passant par la réservation de services.
À date, 30% de nos patients réalisent leur admission en ligne. Notre objectif est qu’1 patient sur 2 utilise Ramsay Services fin 2018.
À ce jour, 90% des utilisateurs se disent satisfaits de ce service dont 68% très satisfaits.
Enfin, Ramsay Générale de Santé affiche en ligne et en temps réel le délai d’attente dans ses 24 services d’urgences entre l’admission et la prise en charge par un soignant. Celui-ci est inférieur à 30 minutes pour 85 % des patients. Dans un souci constant d’améliorer la transparence sur les délais de prise en charge, le groupe propose désormais le temps de passage aux urgences de l’arrivée à la sortie du patient, selon le type de prise en charge : traumatologie ou médecine. Cette estimation est accessible en ligne ou sur l’application du groupe
Au-delà d’une amélioration de la prise en charge et de l’information des patients, cette démarche va dans le sens d’une réorganisation en profondeur des services d’urgences. « Dès lors que nous publions nos délais d’attente en toute transparence, nous avons l’obligation quotidienne de progresser. Pour diminuer le temps d’attente, nous sommes contraints de questionner le fonctionnement de nos services d’urgences et de moderniser leurs process » précise Pascal Roché, Directeur Général de Ramsay Générale de Santé.
À titre d’exemple, le groupe a investi 2,5 M € dans l’agrandissement du service d’urgences de l’Hôpital privé de l’Ouest Parisien à Trappes (78). Ce service qui accueille en moyenne 50 000 personnes par an est l’un des plus importants de France dans un établissement privé. Ces investissements immobiliers s’accompagnent d’une évolution de l’organisation du service issue d’un travail de réflexion en local impliquant les équipes médicales, para-médicales et la direction. L’objectif est l’optimisation de la gestion des flux au service d’une prise en charge des patients qui allie réduction des délais et amélioration de la qualité.
La prise en charge ambulatoire au cœur de la stratégie de Ramsay Générale de Santé
Pour le confort et la sécurité des patients (notamment limitation du risque d’infections nosocomiales), le Ministère de la Santé a fixé comme objectif de parvenir, d’ici la fin du quinquennat, à 70 % de chirurgie ambulatoire (mode de prise en charge qui raccourcit à une seule journée l’hospitalisation). Cela implique d’adapter les organisations pour anticiper et coordonner la prise en charge de chaque patient au sein de l’hôpital et donc des aménagements spécifiques. Ramsay Générale de Santé, leader sur la chirurgie ambulatoire avec 67 % d’actes chirurgicaux ainsi effectués en 2018 (vs. 52 % pour la moyenne nationale 2017), pratique une politique d’investissement poussée dans la réorganisation des hôpitaux et cliniques autour des parcours de soins en ambulatoire.
Après l’ouverture en novembre 2016 à Marseille de la Clinique Monticelli-Vélodrome spécialisée en chirurgie ophtalmologique et orthopédique avec un taux de chirurgie ambulatoire de 94,4 %, le groupe a inauguré en avril dernier l’Hôpital privé Dijon Bourgogne, tout nouvel établissement bâti en fonction de ce nouveau modèle hospitalier basé sur l’ambulatoire. Cet établissement est l’exemple le plus abouti des ambitions du groupe pour placer le patient, sa prise en charge et la qualité des soins au cœur de son action.
Il est entièrement pensé autour du parcours du patient en ambulatoire : court, direct, fluide et sans perte de temps. Le patient debout ou en fauteuil arrive au cœur du plateau technique, se change lui-même avant de gagner la salle d’opération. Il en ressort quelques heures plus tard après avis médical.
Doté d'un plateau technique flambant neuf, l’hôpital a bénéficié d'un investissement de 70 millions d'euros. Il est également le premier établissement de santé à s’inscrire dans la démarche Haute Qualité Environnementale (HQE®), une première en France.
La télémédecine comme solution à l’organisation des soins non programmés
Après un pilote de plusieurs mois à l’Hôpital privé d’Antony, Ramsay Générale de Santé a généralisé en mars 2018 une expérimentation de la télémédecine dans ses 13 services d’urgences en région Île-de-France en partenariat avec l’Outil Régional de Télémédecine en Ile-de-France (ORTIF). Cette expérience innovante, effectuée en coordination avec l’Agence Régionale de Santé, a pour premier objectif d’améliorer la prise en charge précoce des AVC afin de donner un maximum de chances de survie et de récupération aux patients.

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire
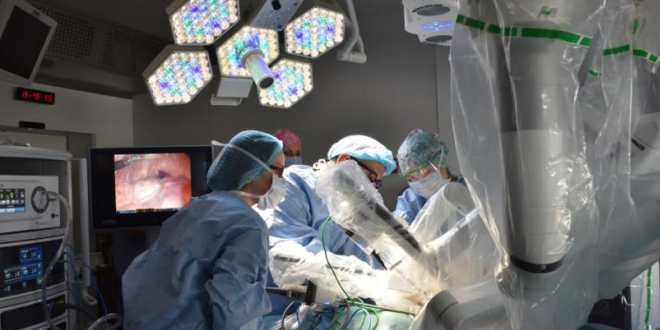
Evolution technologique majeure en matière de chirurgie mini-invasive, voilà 8 ans que le CHU de Rennes a fait le choix de s’engager dans la chirurgie robotique. Avec plus de 2 000 interventions robot assistées (Robot Da Vinci Si) réalisées depuis 2010, principalement dans les disciplines urologique et digestive, cette stratégie a permis à l’établissement de répondre aux enjeux de qualité et d’innovation dans les prises en charge, mais également au développement de la chirurgie ambulatoire. Dans le cadre du projet de nouvel hôpital #NouveauCHURennes (centre chirurgical et interventionnel commun) et pour conforter son attractivité auprès des patients comme des équipes chirurgicales, le CHU vient de se doter d’un second robot de dernière génération (Da Vinci Xi). Cette acquisition permettra d’élargir les indications des disciplines déjà utilisatrices du robot (urologie, digestif, thoracique, ORL, pédiatrie) et d’étendre la chirurgie robotique à d’autres spécialités (gynécologie et demain chirurgie cardiaque et vasculaire). Premier site français équipé de deux robots en configuration multi-sites, le CHU de Rennes se positionne ainsi comme centre de référence en chirurgie mini-invasive robot assistée au niveau européen.
Priorité stratégique de l’établissement, le développement des activités interventionnelles et chirurgicales figure au cœur du projet de nouvel hôpital #NouveauCHURennes, dont la construction d’un « centre chirurgical, interventionnel commun » et opérationnel dès 2022, constitue la première étape structurante.
Parallèlement, le CHU réaffirme, dans son « Projet d’établissement 2018- 2022 », sa volonté de soutenir et rendre accessibles à tous les innovations médicales, thérapeutiques et technologiques. La mise en œuvre de ces orientations stratégiques a conduit à l’engagement d’une réflexion collégiale courant 2016-2017 sur l’achat d’un second robot chirurgical de dernière génération.
Depuis le 12 mars, le Da Vinci Xi a ainsi fait son entrée au CHU de Rennes. La configuration retenue intègre une 2e console de pilotage à distance (dite “double console”), un simulateur robot-chirurgical ainsi que la fonctionnalité de couplage avec une nouvelle table d’opération. Dans un contexte budgétaire particulièrement contraint, cet investissement constitue un choix essentiel en termes d’amélioration de la qualité des soins et d’innovation dans les prises en charge (moindre douleurs post-opératoires, diminution des durées de séjour), et un signe fort en direction des disciplines chirurgicales qui utilisent ou vont désormais pouvoir bénéficier de la chirurgie robot assistée. Pour l’établissement, il représente sans conteste une décision stratégique pour le développement de la chirurgie hospitalo-universitaire rennaise, son rayonnement et son attractivité.
Au terme d’un processus collégial et participatif d’instruction des projets médicaux des disciplines candidates à la chirurgie robot assistée (urologie, digestif, thoracique, gynécologie, orl, pédiatrie), le choix de la localisation du second robot Da Vinci Xi s’est porté sur le site de Pontchaillou. Celui-ci est désormais ouvert à la chirurgie urologique, digestive, thoracique et ORL, avec la possibilité d’accueillir d’autres spécialités de l’hôpital Sud.
Le premier robot Si a, quant à lui, été transféré sur l’hôpital Sud. Après une période de formation des professionnels, les activités de chirurgie robotique pédiatrique et gynécologique y ont déjà démarré avec succès. Cet investissement majeur d’environ 3M€ fait du CHU de Rennes le premier centre hospitalier public français équipé de deux robots chirurgicaux en configuration multi-sites. En élargissant le périmètre d'utilisation de ces équipements à de nouvelles disciplines chirurgicales, il illustre aussi la volonté de l’établissement de faire bénéficier au plus grand nombre des dernières avancées en matière de chirurgie robotique. Le CHU ne demande aucun supplément au patient qui bénéfice d’une chirurgie robot-assistée, comme c’est déjà le cas sur le Robot Si. Chaque discipline s’engage en revanche à faire avancer la recherche clinique et médico-économique dans le domaine en publiant dans les revues internationales de référence.
Doté de fonctionnalités et d’options n’existant pas sur le modèle Si et les versions intermédiaires, ce second robot élargit le champ des possibles. Par ailleurs, les équipes poursuivent le développement de nouvelles prises en charge innovantes pour répondre au mieux aux besoins des patients.
En urologie, certaines néphrectomies sont déjà réalisées en ambulatoire, à moyen terme des prostatectomies pourront l’être également.
Dans le domaine du digestif, le passage au modèle Xi permettra d’accomplir de nouvelles opérations comme la chirurgie du rectum, du pancréas, l’oesophagectomie, la coloproctectomie, avec un projet de réalisation des hernies hiatales en ambulatoire.
L’ORL jusqu’ici limitée à des « cancers peu profonds » peut désormais l’utiliser pour des atteintes plus importantes. De plus, l’équipement laisse la possibilité d’imaginer à plus long terme le développement la chirurgie robotisée de l’apnée du sommeil.
Grâce à lui, la gynécologie va pouvoir développer la chirurgie robotique sur des indications comme la chirurgie du cancer (endomètre, col, ovaire), la promontofixation, l’hystérectomie bénigne ou l’endométriose profonde.
Et enfin la chirurgie thoracique à la lobectomie, au wedge avec curage, aux interventions sur tumeur de la plèvre et thymus robot assisté.
Le transfert du Robot Si au pôle femme enfant, permet à la chirurgie pédiatrique de procéder aux opérations de Nissen, néphrectomie partielle, interventions sur rate, vésicule et pour le syndrome de la jonction pyelo-ureterale (JPU).
Le robot Da Vinci Xi ouvre également de très larges perspectives en matière d'enseignement, de recherche et d’innovation en chirurgie robotique. Pourvu d’une deuxième console, d’un outil de simulation pour la formation et d’une table d’opération asservie (dont le modèle Si ne disposait pas auparavant), l’équipement fait figure de véritable plate-forme « toutes options » : un atout pour former les jeunes chirurgiens, attirer les meilleurs internes, et fidéliser les praticiens séniors qui favorisent les établissements équipés.
Le CHU de Rennes propose plusieurs vidéos d'utilisation du robot : nous vous en proposons deux, ci-dessous :

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

Allocate Software et Medasys, éditeur et intégrateur majeur de systèmes d’information de santé en France, ont signé un accord de partenariat qui permettra à Medasys de vendre Optima, une solution de gestion des ressources humaines développée par Allocate Software, à ses clients en France. (CP du 31/05/2018)
Medasys estime que la combinaison d'Optima et de sa solution DxCare offrira une approche intégrée de la gestion des ressources humaines et de l'activité des patients qui n'est actuellement pas disponible. La dotation opérationnelle d'Optima en direct sera assurée par SafeCare d'Allocate Software.
Utilisée pour déployer 800 000 infirmiers, professionnels des soins et médecins dans plus de 800 organisations à un niveau mondial chaque jour, Optima répond aux besoins du personnel et des patients, en fournissant à tout niveau une vision claire de la planification et de la gestion des ressources humaines – allant du lit du patient jusqu’au comité de direction.
Le nouveau partenariat jouera un rôle important pour apporter la prochaine génération de solutions novatrices de gestion des ressources humaines à ses clients. Allocate Software fournira le support aux clients de Medasys.
Frédéric Vaillant, Président du Directoire de Medasys, a déclaré : « Aujourd’hui la gestion des ressources constitue un enjeu clé de convergence pour les GHT. L’offre d’Allocate est une solution innovante qui permet d’optimiser les ressources avec les besoins réels identifiés pour le patient. Cette solution répond également aux besoins de mobilité et d’accès à l’information pour les professionnels de santé qui resteront connectés au travers de leurs technologies mobiles »
Dr. Sati Sian, directeur général d'Allocate Software, a déclaré : « C'est une opportunité très excitante qui permettra à Medasys d’aider ses clients à accéder à une solution de gestion des ressources humaines, leader du marché. Nous sommes impatients de voir les avantages de ce partenariat réunissant un fournisseur français établi et un expert mondial en solutions de gestion des ressources humaines. »
____________________________________________________________________________________________________________________________________
En savoir plus sur MEDASYS à travers sa fiche Premium

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

La direction générale de l’offre de soins (DGOS) publie l'Atlas des systèmes d’information hospitaliers depuis 5 ans. Elaboré en collaboration avec l’agence technique de l’informatisation sur l’hospitalisation (ATIH), il met à disposition de l’ensemble des acteurs de la santé les données principales et les tendances de l’évolution des SIH sur le territoire.
Les résultats 2018 démontrent que la dynamique de développement des SIH se poursuit, en lien avec les efforts engagés dans le cadre du programme Hôpital Numérique. On constate une amélioration du recueil d’information dans l’observatoire des Systèmes d’information de santé (oSIS), qui permet d’affirmer sa représentativité.
Les chiffres clés de l’édition 2018
![]() L’informatisation du dossier patient reste bien engagée avec des taux de projets en cours et/ou finalisés en progression.
L’informatisation du dossier patient reste bien engagée avec des taux de projets en cours et/ou finalisés en progression.
![]() Le nombre d’établissements ayant déclaré atteindre l’ensemble des prérequis du programme Hôpital numérique est passé de 1 560 à 1 904 établissements. Le niveau moyen d’atteinte des prérequis a également bien progressé, passant de 92% à 95%.Concernant les domaines prioritaires, la progression continue mais les niveaux d’atteinte restent fortement hétérogènes,
Le nombre d’établissements ayant déclaré atteindre l’ensemble des prérequis du programme Hôpital numérique est passé de 1 560 à 1 904 établissements. Le niveau moyen d’atteinte des prérequis a également bien progressé, passant de 92% à 95%.Concernant les domaines prioritaires, la progression continue mais les niveaux d’atteinte restent fortement hétérogènes,
![]() La maturité des établissements dans le domaine de la sécurité de leur SIH, progresse encore cette année : l’échantillon de répondants est en forte progression ; de 1500 à 2000 établissements répondants. Les résultats montrent une progression significative tant sur le pilotage que sur les mesures opérationnelles de sécurité des SI.
La maturité des établissements dans le domaine de la sécurité de leur SIH, progresse encore cette année : l’échantillon de répondants est en forte progression ; de 1500 à 2000 établissements répondants. Les résultats montrent une progression significative tant sur le pilotage que sur les mesures opérationnelles de sécurité des SI.
![]() La convergence des SI de groupement hospitalier de territoire (GHT), l’échantillon de GHT représentatif a progressé avec 93% de GHT répondants. Les résultats montrent que les travaux sont d’ores et déjà engagés : état des lieux terminé pour la majorité des GHT, travaux autour de la mise en place d’une direction des systèmes d’information commune, engagés par près de 75% des répondants, mais les travaux autour du schéma directeur des SI de GHT sont toujours en cours pour plus de la moitié des répondants.
La convergence des SI de groupement hospitalier de territoire (GHT), l’échantillon de GHT représentatif a progressé avec 93% de GHT répondants. Les résultats montrent que les travaux sont d’ores et déjà engagés : état des lieux terminé pour la majorité des GHT, travaux autour de la mise en place d’une direction des systèmes d’information commune, engagés par près de 75% des répondants, mais les travaux autour du schéma directeur des SI de GHT sont toujours en cours pour plus de la moitié des répondants.
![]() En termes de moyens dédiés, les établissements consacrent en moyenne 1,7% de leurs charges d’exploitation aux SIH, proportion stable par rapport aux années précédentes.
En termes de moyens dédiés, les établissements consacrent en moyenne 1,7% de leurs charges d’exploitation aux SIH, proportion stable par rapport aux années précédentes.
![]() Enfin, le secteur industriel présente toujours une forte diversité : 317 sociétés sont inscrites sur le répertoire des éditeurs de logiciels et des intégrateurs du monde de la santé (Relims) et ont déclaré 864 logiciels disponibles sur le marché français. Le nombre de sociétés a progressé de 5% par rapport à 2017 tout comme le nombre de logiciels disponibles.
Enfin, le secteur industriel présente toujours une forte diversité : 317 sociétés sont inscrites sur le répertoire des éditeurs de logiciels et des intégrateurs du monde de la santé (Relims) et ont déclaré 864 logiciels disponibles sur le marché français. Le nombre de sociétés a progressé de 5% par rapport à 2017 tout comme le nombre de logiciels disponibles.
L'Atlas 2018 est téléchargeable ici

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

Ce mardi 6 juin 2018 a eu lieu la présentation du futur bâtiment du pôle médecine physique et réadaptation du CHU de Nantes.
Philippe Sudreau, directeur général, Pr Antoine Magnan, président de CME, Pr Brigitte Perrouin-Verbe, chef du pôle MPR en parlent ainsi, d'une seule et même voix :
« Le CHU de Nantes est actuellement l’un des établissements de référence sur le plan national en matière de médecine physique et de réadaptation (MPR). Afin de renforcer encore cette expertise et de relever les défis de l’hôpital de demain, il a pour objectif de conduire, d’ici 2022, une reconstruction complète de ce pôle d'activité.
Au-delà de l’opération architecturale, c’est une conception du soin et de la relation au patient que les équipes ont travaillée durant les cinq années de préparation du projet. Hospitalier, ce futur centre repose sur un principe fondamental d’accessibilité universelle au grand handicap et intègre une dimension numérique importante permettant de renforcer autant que possible l’autonomie du patient tout en assurant la sécurité de sa prise en charge. Spécialisé, il offre un plateau technique de rééducation et de réadaptation de haut niveau comprenant kinésithérapie, ergothérapie, neuropsychologie, balnéothérapie ou encore des locaux de simulation contribuant au développement de nouvelles techniques de prise en charge.
Placé sous le parrainage de Philippe Pozzo di Borgo, personnalité publique engagée au service des patients neuro-lésés, ce futur plateau nous permet de faire connaître les prises en charge dédiées au grand handicap, qui font honneur à l’hôpital public. C’est également une occasion de saluer et remercier les équipes qui se mobilisent au quotidien dans l’accompagnement de ces patients ».
Depuis 40 ans, le pôle de médecine physique et réadaptation accompagne plus de 10 000 patients par an en hospitalisation et en consultation grâce à ses 400 professionnels : médecins, soignants, rééducateurs, techniques et administratifs. Domaine d’excellence du CHU de Nantes, il porte un projet ambitieux de reconstruction complète de ces bâtiments pour mieux prendre en charge ses patients.
UNE EXPERTISE RECONNUE
Son expertise multidisciplinaire est reconnue dans sa composante locomotrice et thoracique ainsi qu'aux niveaux international et national concernant sa composante neurologique.
Historiquement le plus ancien, le service universitaire de médecine physique et de réadaptation neurologique constitue l'un des plus importants services dans ce domaine. Seul site régional de référence et d’expertise des blessés graves du système nerveux et atteints de lésions cérébrales et de la moelle épinière graves, il est également un des principaux centres ayant décliné l’ensemble de la prise en charge de ces patients, de la phase aiguë au suivi au sein d’unités spécifiques. Ce service, devenu un véritable "Centre Universitaire du Handicap", est aujourd’hui un guichet unique d’accès aux soins pour ces personnes lourdement handicapées. Dans les nouveaux bâtiments, plus de la moitié de l’offre de soins sera dédiée à la prise en charge du grand handicap neurologique. Le service de médecine physique et de réadaptation locomotrice et thoracique développe par ailleurs son offre pour s’ouvrir à la réadaptation cardiologique.
Le pôle de médecine physique et de réadaptation dispose également, entre autres, d'une expérience spécifique dans le domaine de la médecine du sport. Son unité spécialisée dans ce domaine assure, avec le concours de l'Institut Régional de Médecine du Sport des Pays de la Loire, 4500 consultations spécialisées et bilans d'effort pour le suivi des sportifs, à la fois de haut niveau et pratiquants en loisir. 23 spécialistes médicaux et une équipe pluridisciplinaire de soignants sont mobilisés à cet effet.
LE FRUIT D’UNE DÉMARCHE COLLECTIVE
Ce projet est le fruit d’une démarche collective engageant infirmiers, aides-soignants, professionnels de la rééducation, médecins, administratifs en lien avec toutes les équipes logistiques et techniques. Dès l'origine, ces professionnels se sont investis pour concevoir un centre au service des patients et de leur entourage, intégrant les contraintes de fonctionnement liées à l’activité spécifique de médecine physique et de réadaptation.
Sur les 63 candidatures d'architectes reçues, trois projets ont émergé. Leurs porteurs comme la démarche reflétaient l'investissement collectif impulsé et attendu. Ainsi, il était indispensable qu’il s’agisse d’une équipe ayant l’habitude de travailler ensemble et disposant d'une expérience préalable architecturale dans le domaine de la médecine physique et de réadaptation. L’ergonome, impliqué dans le groupement de maîtrise d’œuvre retenu, les architectes, les conducteurs de travaux, sont tous venus en immersion au sein des services et des bâtiments actuels dans le souci de comprendre les pathologies des patients et de construire un centre au plus près des besoins.
UN PROJET ARCHITECTURAL FONCTIONNEL, ÉVOLUTIF ET ADAPTÉ
La reconstruction complète du pôle de médecine physique et de réadaptation permet la conception d’un bâtiment cohérent avec une organisation sur un nombre de niveaux limités.
- Un espace général d’accueil et d’orientation
- Un secteur logistique (vestiaires, logistique hôtelière, logistique du matériel)
- Des unités d’hospitalisation ( conventionnelle et de semaine)
- Un secteur ambulatoire (consultations, explorations, évaluations)
- Un plateau technique ( rééducation,réadaptation, réinsertion, balnéothérapie,salle de sport)
- Un espace tertiaire ( administration, bureaux médicaux,secrétariats, locaux d'enseignement)
Le développement durable ainsi que les possibilités d’évolutivité ont guidé les choix de construction. Les espaces ont ainsi été conçus de manière à permettre une modularité ultérieure.
Les travaux auront lieu en deux phases afin de permettre un maintien de l’activité pendant toute leur durée. Ainsi, le pôle fonctionnera temporairement à la fois entre des constructions nouvelles et une partie des bâtiments actuels pendant une période transitoire.
Dans un premier temps, seront transférés la balnéothérapie, les consultations, le plateau technique et les unités d’hospitalisation de médecine physique et de réadaptation neurologique ainsi que la salle de sport.
Ensuite, viendra le tour de la médecine du sport et du plateau technique de médecine physique et de réadaptation locomotrice et thoracique.
UNE AMBITION AU SERVICE DES PATIENTS
L'objectif premier est d'assurer un accompagnement optimal et personnalisé des patients en situation de grand handicap dans un environnement agréable et convivial.
L’accessibilité universelle est au cœur du nouveau centre : le patient ne doit pas être limité lors de sa rééducation ou de sa réadaptation. Cette préoccupation est traduite architecturalement par des espaces larges et adaptés, permettant la libre circulation des fauteuils roulants et des lits, de l’entrée publique aux espaces privés des chambres.
La présence d’une large rue centrale, éclairée naturellement et irriguant l’ensemble des services à chaque niveau, permet aux patients, personnels et visiteurs de se repérer facilement et forme des lieux de rencontres informels. Cet espace structurant contribue à renforcer le lien social.
Des lieux de vie sont également intégrés au nouveau pôle comme le « hall d’intégration », espace de convivialité central où se mêleront patients, proches et professionnels. Cafétéria, terrasse, atelier informatique, bureau des associations constitueront autant de services destinés aux patients. Des patios parsèment également le site pour offrir un temps de respiration.
La localisation des stationnements à des endroits stratégiques, par exemple proches de la zone dédiée à l’ambulatoire, est particulièrement appréciable pour les personnes à mobilité réduite. Un plus grand confort est offert grâce à l’amélioration des conditions hôtelières rendant les lieux plus agréables. Les chambres individuelles sont privilégiées et même exclusives pour les unités d’hospitalisation de médecine physique et de réadaptation locomotrice et thoracique. Des chambres doubles subsisteront, dans un souci thérapeutique, pour renforcer le lien entre patients et la dynamique de réadaptation positive qu'il permet.
Un parcours d’entraînement extérieur est à disposition des patients.
DES CONDITIONS DE TRAVAIL AMÉLIORÉES
Les espaces de travail et de soins, largement agrandis, sont fonctionnels et conçus pour faciliter au quotidien les missions des professionnels. Le regroupement des activités du pôle dans un bâtiment unique renforce l'interdisciplinarité et le travail en équipe des professionnels. Il rend possible l’utilisation commune d’un plateau technique neuf et du laboratoire d’analyse du mouvement.
Organisées par filière, les unités d’hébergement sont interconnectées pour faciliter l’intervention des professionnels en limitant leurs déplacements. De même, les postes de soins sont situés au plus près des patients nécessitant une surveillance rapprochée.
La reconstruction du pôle vise non seulement à répondre aux besoins d’aujourd’hui mais aussi à anticiper ceux à venir. Le projet est ainsi conçu au service de la médecine de demain.
UN DÉVELOPPEMENT DE L’OFFRE AMBULATOIRE
Plus de 30 places supplémentaires sont prévues pour accueillir les patients en ambulatoire afin de répondre aux attentes et aux besoins des patients. Les structures qui composent la prise en charge ambulatoire (consultations, hôpitaux de jour, explorations fonctionnelles et laboratoire d’analyse du mouvement) sont rassemblées au rez-de-chaussée pour accompagner ce développement. Cette zone comprend tous les moyens d’exploration nécessaires aux bilans et aux évaluations complexes pour les patients, simplifiant leur parcours de soins grâce au concept de « guichet unique ».
UN PLATEAU TECHNIQUE INNOVANT ET OPTIMISÉ
Un plateau technique de pointe permet d'assurer une prise en charge optimale pour tous les patients. Sa surface de 5 000m2, soit plus du double de l’espace actuel, rend possible la rééducation simultanée de 140 patients par 70 professionnels de santé. Dans cet espace commun dédié à la rééducation et à la réadaptation de l’ensemble des patients hospitalisés, sont implantés des équipements de haute technicité.
Ainsi, des matériels innovants comme l’exosquelette, outil d’exception d’assistance à la marche et de rééducation robotisée, seront pleinement exploités. De nouvelles techniques de rééducation et de réadaptation, notamment grâce aux locaux de simulation, seront développées afin de maîtriser encore davantage l’art de bien accompagner les patients. Prolongeant le plateau technique, une terrasse permet la pratique d’activités extérieures.
En plus d’une salle d’ergothérapie rénovée, des espaces sont prévus pour évaluer l’autonomie des patients et les possibilités d’adaptation de leur espace de vie. Un appartement thérapeutique disposant d’une cuisine adaptée et d’une pièce de vie a notamment été conçu pour faciliter leur retour à domicile. Enfin, des espaces sont dédiés aux tests et à la fabrique des équipements ou appareillages adaptés aux différents handicaps. Une piscine, quatre fois plus grande que l'équipement actuel, favorise l’accès des patients à un réapprentissage de la marche et de la nage dans de meilleures conditions, à travers des profondeurs adaptées et des équipements facilitant l’entrée dans l’eau. Le nouveau gymnase, grâce à des équipements à la fois réels (sports collectifs ou musculation, tables de ping-pong, stand de tir, mur d’escalade) et virtuels, offre un espace à la fois attractif et ludique à la rééducation.
UN CENTRE INTELLIGENT ET CONNECTÉ
Le nouveau bâtiment du pôle de médecine physique et de réadaptation sera équipé d’une technique informatique profondément innovante de gestion globale : « l’hypervision », néologisme exprimant l’idée d’aller au-delà de la « supervision ». Ce système permettra aux services techniques et de sécurité/sûreté de piloter et contrôler les diverses infrastructures du bâtiment à distance (contrôle d’accès, électricité, chauffage, climatisation etc.). Les médecins et les soignants seront ainsi en mesure de gérer les équipements des locaux. Surtout, les patients auront la possibilité de contrôler de leur lit ou de leur fauteuil l’environnement de leur chambre, des volets roulants à l’éclairage. Toutes ces actions seront réalisées à l’aide de tablettes fixes et mobiles dont l’utilisation, adaptée aux personnes atteintes de handicap, permettra aussi une libre circulation dans le nouveau bâtiment à travers l’ouverture des portes et l’appel des ascenseurs.
Le patient disposera également en autonomie de nombreux services : diffusion de la télévision, de la radio, accès à Internet, flux d’actualités, jeux, livres audio, livres numériques…
Cette solution a vocation à être déployée par la suite dans le futur Hôpital sur l’Île de Nantes ainsi que dans les autres sites du CHU. Elle participera ainsi, en lien avec « l’hôpital numérique » à la performance de la structure hospitalière, à l’amélioration du confort et de la sécurité des personnes et des biens.
Découvrez le projet en vidéo ci-dessous :

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

Le chantier de construction du futur «village Alzheimer», vient de commencer ce lundi 04/06/18 à Dax (Landes). C'est une première en France, et c'est la ville de Dax qui a été choisie pour l'accueillir . Porté par le Conseil Départemental des Landes, ce village recevra 120 résidents atteints de la maladie d’Alzheimer ou apparentées à la fin de l'année 2019. 120 emplois (médecin, infirmier, assistant en soins gérontologiques, psychologue, psychothérapeute, ergothérapeute, psychomotricien…) seront créés pour leur encadrement.
L’idée de ce village pilote en France, que l’on doit à Henri Emmanuelli, ancien président du Conseil départemental des Landes, est inspirée du modèle néerlandais de Weesp, près d’Amsterdam, créé en 2009. L’objectif est de maintenir aussi longtemps que possible les personnes souffrant de la maladie d’Alzheimer dans une vie sociale ordinaire, sans blouse blanche visible, avec une approche non-médicamenteuse, et accompagnées avec bienveillance par une équipe pluridisciplinaire de soignants et de bénévoles.
Organisé autour d’une bastide, place centrale offrant des lieux de vie et services (médiathèque, coiffeur, supérette, restaurant, cabinet médical…) créant une véritable vie de village ouvert, le projet se déploiera sur plus de 5 hectares de la commune de Dax. Il s’organise en 4 quartiers de 8 maisonnées, chacune accueillant de 7 à 8 résidents.
Outre les professionnels salariés, une centaine de bénévoles viendront participer à la vie de ce village tout en profitant de ses installations.
Le réseau associatif local de plus de 400 associations a été sollicité afin que le village « s’ouvre à la vie et la ville » et la sensibilisation des bénévoles à la maladie d’Alzheimer a commencé.
Le maintien des liens sociaux, grâce notamment à l’implication des bénévoles, doit permettre d’imaginer un temps d’accompagnement différent de celui qui existe dans les établissements habituels. Une nouvelle place des familles est également à inventer et à construire, des studios permettant de les accueillir sur place sont notamment présents au cœur du Village.
Ce Village se veut un lieu d’innovation, où les autres établissements ou services de maintien à domicile pourront trouver, soit une aide dans l’accompagnement, soit de nouveaux modèles de prise en charge. Il doit être un lieu ressource pour l’ensemble des acteurs médicaux et médicosociaux ainsi que pour les aidants.
Dans le domaine de la recherche médicale, un partenariat avec la faculté de médecine de Bordeaux a été mis en place. Ce village sera le lieu d’expérimentation et d’évaluation de méthodes non médicamenteuses de traitement de la maladie.
Le tout pour un investissement de 28 millions d'euros, un budget de fonctionnement annuel de près de 7 millions, et un prix journée de 60 euros, équivalent à celui d'un Ehpad traditionnel.
Le parti pris architectural
Le Village s’inspire de l’architecture traditionnelle landaise et fonctionne comme un véritable village, à l’intérieur duquel les résidents bénéficient d’une grande liberté de mouvement. L’équipe de maîtrise d’œuvre franco-danoise Champagnat & Grégoire et Nord Architects a imaginé un village dont la vie s’organise autour d’un lieu central : la Bastide.
D'un point de vue technique, les formes, les matériaux et les équipements ont été choisis pour privilégier l’éclairement naturel, pour assurer la pérennité des espaces et garantir une exploitation simple, évolutive et économique. En particulier, le projet vise la très haute performance sur la gestion de l’énergie, sur le confort hygrothermique des usagers et le maintien des performances environnementales à long terme.

Crédit : Village Landais Alzheimer
La Bastide, lieu de vie et de services, cœur du Village propose un restaurant, une médiathèque du réseau départemental, un auditorium ouvert à tous, un pôle médical avec 10 studios d’hébergement pour stagiaires et aidants, une supérette et un coiffeur.
Dans un environnement arboré de plus de 5 hectares se déploient ensuite les quatre quartiers de quatre maisonnées chacun permettant s’accueillir les futurs 120 résidents : quartier Chalosse, quartier Côte Atlantique, quartier Bas-Armagnac et quartier Haute Lande.
16 maisonnées de 300 m² qui s’inspirent de l’architecture traditionnelle landaise (couleurs, matériaux, essences locales) accueilleront 7 à 8 résidents. Chacune d’entre elle a été pensée pour respecter les différents styles de vie des habitants, mais aussi pour respecter leur autonomie et leur intimité. C’est une cadre de vie familier et familial qui sera offert.
Dans les 5 hectares du parc paysager, les résidents qui le souhaitent pourront exercer leur passion du jardinage dans le potager partagé ou s’occuper des animaux présents dans la mini-ferme.

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

La nouvelle Maternité de l’hôpital Beaujon, AP-HP, Clichy-la-Garenne (92) a été inaugurée le mercredi 23 mai 2018 .
La maternité de l’hôpital Beaujon, pour laquelle l’AP-HP a investi 3,6 millions d’euros, dispose actuellement de 28 chambres dont 24 individuelles. Elles sont toutes équipées d’une salle d’eau avec douche et d’un espace dédié au change et au bain de bébé, pour profiter pleinement des premiers moments avec son enfant.
La maternité rassemble l’ensemble des compétences médicales et paramédicales et les équipements nécessaires au suivi dès le 1er trimestre de grossesse :monitoring fœtal, échographies, consultations, bilans sanguins, blocs opératoires. Une présence 24h/24 est assurée par des médecins gynécologues-obstétriciens, chirurgiens, anesthésistes, sages-femmes, pédiatre, infirmières et puéricultrices.
« Nous accompagnons aussi les futurs parents dans leur projet de grossesse avant même la conception. Au cours d’une consultation pré-conceptionnelle, nous leur proposons d’effectuer un bilan de santé et pouvons aborder avec eux tous les facteurs qui peuvent influer sur la santé de l’enfant : alimentation, surpoids, maladie familiale, maladie génétique, modes de vie » précise le Dr Pierre-François Ceccaldi, chef du service de gynécologie-obstétrique de l’hôpital Beaujon AP-HP.
Pour favoriser le bien-être des futures mamans et accompagner les couples, les sages-femmes proposent des cours de préparation à la naissance et à la parentalité. Le service offre ainsi un accompagnement individualisé des futurs parents, à l’écoute des projets de naissance pour une grossesse sereine et entourée.
Des membres de l'équipe soignante sont formés aux médecines alternatives : acupuncture, homéopathie, sophrologie, hypnose et offrent une aide à l’arrêt du tabac ou à la prise en charge des douleurs ostéo-articulaires.
Cette maternité de proximité de type 1, située au sein d’un hôpital réputé pour ses services spécialisés (Assistance Nutritive, Médecine Interne, Hépatologie, Chirurgie Colorectale, Radio-interventionnelle), assure également une prise en charge adaptée aux futures mères souffrant de pathologies digestives (Maladies de Crohn, rectocolite hémorragique), endocrinologiques (diabète, thyroïde) et de la nutrition.
Elle est Centre de référence pour la prise en charge du risque hémorragique à l’accouchement au sein du département 92 et du Nord de Paris.
Les patientes peuvent aussi bénéficier d’une prise en charge en chirurgie gynécologique et disposent d'un centre de santé sexuelle regroupant consultations de colposcopies, sexologie et planning familial.
Participant au réseau de périnatalité du 92 et du Nord de Paris, la Maternité de Beaujon répond aux nouvelles exigences de la gradation des soins maternels.
Elle est associée aux maternités de l’hôpital Bichat AP-HP (Paris 18ème) de type 2b et de l’hôpital Louis-Mourier AP-HP, Colombes (92) de type 3 au sein d’un même pôle Femme-Enfant-Urologie proposant une offre complète de soins pour la femme (gynécologie et obstétrique) et l’enfant (néonatalogie et pédiatrie).
Les Hôpitaux Universitaires Paris Nord Val de Seine prennent aujourd’hui en charge près de 7000 naissances par an avec une offre de soin complète pour les grossesses normales ou à haut risque maternel ou fœtal.
Egalement, les équipes développent une forte activité d’enseignement et de recherche. Elles sont très fortement impliquées dans les enseignements universitaires au sein de la plateforme de simulation en santé iLumens de l’Université Paris Diderot : pratique des gestes obstétricaux sur des mannequins haute-fidélité, serious game 3D, simulateurs procéduraux, hybrides et avancés, patients standardisés. Les équipes bénéficient ainsi d’une formation continue au service de la sécurité des prises en charge.
Chiffres clefs 2017
- Une maternité dimensionnée pour 2 000 accouchements
- Près de 80 professionnels (Sages-femmes, Gynécologues-obstétriciens, Anesthésistes, Pédiatres, Aides-soignantes, Auxiliaires de puériculture, Infirmières, Psychologue, Assistante sociale)
- 4 salles de naissance, 2 salles de pré-travail, 1 bloc opératoire dédié aux césariennes attenant aux salles de naissance
- 19,8 % de taux de césarienne (national 20,2%)
- 78,9 % de taux de péridurale (national 82%)
- 3 jours de durée moyenne de séjours
- 35 % de taux d’épisiotomie pour le 1er enfant (national 34,9%) et 8 % pour les enfants suivants (national 9,8%)

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

L'hôpital Nord Deux-Sèvres de Faye-L'Abbesse a accueilli ses premiers patients ce lundi 4 juin.
La mise en route des services va s'échelonner sur plusieurs semaines. Ce lundi, 18 patients ont été accueillis dans le service de soins de suite et de réadaptation. La réorganisation du service des urgences sera opérationnelle le 11 juin.
L'ouverture s'est faite en présence de Ségolène Royal, ancienne présidente de la Région Poitou-Charentes, qui a porté le projet -un investissement de 90 millions d'euros- a visité quelques services. Elle a salué "l'obstination du directeur, des élus, et de toute l'équipe qui autour du directeur a tenu bon. Ce qui était soi-disant impossible est devenu possible".
Ce projet connaît encore de nombreux questionnements de la part du personnel hospitalier qui se trouve en nombre insuffisant. D'autre part, la nouvelle voie entre Noirterre et Faye-l’Abbesse , qui doit desservir le nouveau site ne devrait pas voir le jour avant 2021.
Le nouvel hôpital : un bâtiment de 27 000 m² réparti sur 4 niveaux, qui regroupera les activités de médecine, de chirurgie et d’obstétrique. Il vient en réponse à l’évolution des techniques et des modes de prise en charge, un nouvel outil compact, économe et évolutif capable de prendre en charge les besoins des 175 000 habitants du Nord Deux-Sèvres.
Ce sont 297 lits et places répartis en médecine, chirurgie, gynécologie-obstétrique, soins de suite et de réadaptions et en soins continus.
Un plateau médico technique qui comprend :
- Un service d’accueil des urgences,
- Un service mobile d’urgence et de réanimation (SMUR),
- Des lits d’hospitalisation de courte durée,
- Un bloc opératoire de 7 salles,
- Un plateau d’endoscopie,
- Une salle de réalisation d’actes externes sans anesthésie générale,
- Une salle de surveillance post-interventionnelle,
- Un bloc obstétrical,
- Un laboratoire de biologie médicale,
- Une pharmacie,
- Une unité de stérilisation,
- Un service d’imagerie,
- Un dispositif de consultations polyvalentes
Des consultations de spécialistes seront assurées à Faye l’Abbesse ainsi que sur les sites de Thouars et Parthenay.
L'Opération de construction du nouvel Hôpital Nord Deux-Sèvres à Faye-L’Abesse (79) a été menée en Conception-Réalisation, par l'équipe de maîtrise d'oeuvre suivante : Groupe-6 (Architecte) - Bouygues Bâtiment Centre Sud-Ouest (Entreprise, Mandataire) - Quille Construction (Entreprise) - Ingerop (Ingénierie) - Intégral Concept (HQE)

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

"C'est une grande fierté ! " annonce Lamine Gharbi, le président de Cap Santé :
Six établissements du Groupe privé régional de soins «Cap Santé » ont passé avec succès la première certification en mode « GHT » (Groupement Hospitalier de Territoire) privé. Il s’agit du premier Groupe d’hospitalisation privée à tenter et réussir cette certification dite « synchronisée » commune et solidaire.
Les six établissements ont été certifiés en A selon des processus de certification individuels, communs et transversaux : un seul compte qualité, une seule visite, un seul rapport et une seule et même décision pour l’ensemble des six établissements. « Si un seul des 6 établissements avait été défaillant, c'est l’ensemble du groupe qui aurait été impacté par une dégradation globale de la note. Au contraire, cette reconnaissance issue de cette certification obtenue brillamment rejaillit sur tous les établissements Cap Santé. Elle récompense notre exigence au quotidien en témoignant d’un niveau de qualité élevé. J’en suis fier et heureux ! » déclare Lamine Gharbi.
Le « A » correspond en effet au meilleur niveau d’évaluation de la Haute Autorité de Santé (HAS). Cette évaluation intervient à l’issue d’une démarche exigeante initiée au sein du groupe Cap Santé il y a 18 mois, et de dix jours de visite de certification réalisés par cinq experts-visiteurs.
La procédure de certification a pour objectif d’évaluer l’ensemble des établissements de santé sur la qualité et la sécurité des soins, afin que la réponse aux attentes des patients soit la plus adéquate. Elle évolue aujourd’hui, dans la perspective de la V2020, vers des approches davantage coordonnées entre établissements.
« Ce sera l’occasion pour la clinique Saint-Jean, également certifiée en niveau A depuis 2015 , de rejoindre le processus, tout en ayant engagé et réussi en 2017 une certification ISO 9001 sur le parcours patient en chirurgie ambulatoire» précise Laurent Ramon, Directeur Général du groupe Cap Santé.
« Ce résultat est une grande satisfaction pour nous tous », insiste Lamine Gharbi. « Il illustre pleinement l’implication et la cohésion de l’ensemble des professionnels et des équipes qui travaillent au sein de nos établissements auxquels je renouvelle mes remerciements. Ce fut une belle aventure humaine avec parfois des sueurs froides face aux 78 process qu’il a fallu s’approprier et partager sur l’ensemble des sites! »
La prochaine étape est à présent le dépôt d’une demande de reconnaissance officielle de GHT privé . « C’est une demande légitime car le Groupe répond à toutes les conditions médicales et techniques des GHT publics » précise encore le président du groupe.
Par ailleurs le groupe Cap Santé vient d'étendre son champ d'activité à la psychiatrie en entrant au capital de la clinique de Miremont à Badens détenue par la famille GLEIZE et dirigée par Olivier Debay. « C'est une nouvelle activité pour notre groupe et je suis heureux de pouvoir compléter notre offre de soins et nos filières... La psychiatrie vient développer notre offre au meilleur moment, alors que la clinique vient d'être certifiée en A ! » explique Lamine Gharbi.

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire
Pagination
- Page précédente ‹‹
- Page 34
- Page suivante ››
ACTUALITÉS À LA UNE
ÉVÉNEMENTS DU SECTEUR HOSPITALIER
-
Texcare France 2024 – Le rendez-vous de l’hygiène et de la blanchisserie professionnelle
25-26 novembre 2025 FranceDÉTAIL DE L'EVENEMENT -
Texcare France 2025 – Le rendez-vous de l’hygiène et de la blanchisserie professionnelle
16-18 novembre 2025DÉTAIL DE L'EVENEMENT -
Congrès africain du Tourisme Médical Côte d'Ivoire 2024
27-29 novembre 2024 Côte d'IvoireDÉTAIL DE L'EVENEMENT
NOS SERVICES



Ajouter un commentaire