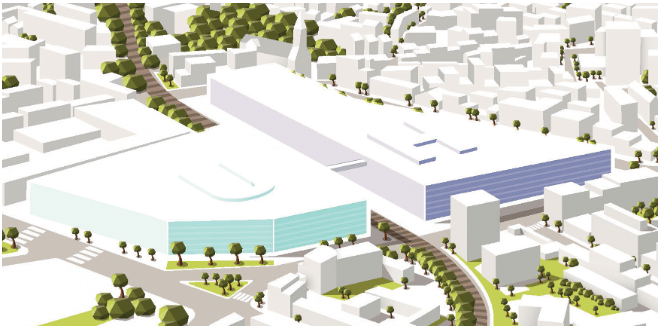
A l’issue du jury de concours qui s’est déroulé le 21 octobre 2019, quatre groupements d’architectes ont été sélectionnés. Ils proposeront en mars 2020 leur projet pour l’hôpital du Campus hospitalo-universitaire Grand Paris-Nord qui ouvrira ses portes à Saint-Ouen en 2028.
Le lauréat ou les lauréat (s) de ce concours d’envergure sera (ont) connu (s) en septembre 2020.
Après avoir signé, le 2 mai, un protocole d’accord avec PSA sur l’achat du terrain du futur hôpital et obtenu, le 7 juin, la reconnaissance du campus comme « projet d’intérêt général », l’AP-HP a lancé le concours d’architecture du futur hôpital en juillet dernier. Les candidats avaient jusqu’au 17 septembre pour soumettre leur dossier de candidature.
Pour la première fois à l’AP-HP, le jury de concours respecte la parité homme/femme et intègre une représentante des personnels non-médicaux, ainsi qu’une représentante des usagers, aux côtés de la direction de l’AP-HP et de la représentante des personnels médicaux.
Ouvert à des personnalités extérieures, ce jury comprend également la présidente de l’Université de Paris, le maire de Saint-Ouen-sur-Seine et des ingénieurs et architectes expérimentés.

Le jury- crédit : AP-HP
Réuni le 21 octobre dernier, le jury a analysé les candidatures et formulé un avis motivé sur celles-ci. Quatre équipes, parmi la vingtaine de groupements candidats, ont été admises à concourir :
- Renzo Piano Building Workshop (mandataire), associé à Brunet Saunier Architectes, Ingerop Conseil et Ingénierie et SLETEC Ingénierie ;
- Groupe-6 (mandataire), associé à Office for Metropolitan Architecture (O.M.A.) et Egis Bâtiment ;
- Architecture Studio (mandataire), associé à Patrick Jouin et Artelia ;
- L’Agence Michel Beauvais et associés (mandataire), associée à VK Studio Architects Planners and Designers, Baumschlager Erbele Architeckten, WSP France, VK Engineering, Lucigny-Talhouet et Associés, Oasiis et Hors champs.
Ces quatre groupements travaillent désormais à la production d’esquisses, plans et maquettes qui seront soumis en septembre 2020 au jury qui se réunira une seconde fois pour classer les quatre projets proposés. Le directeur général de l’APHP désignera alors le ou les groupement(s) de maîtrise d’œuvre lauréat(s).
En mars 2021, un marché de maîtrise d’œuvre sera attribué, au terme de la passation d’un marché passé sans publicité ni mise en concurrence préalables, au groupement retenu pour réaliser l’hôpital.
Au printemps 2021 doit être également lancée par l’Université de Paris, la procédure de marché global de performance pour sélectionner l’opérateur qui sera chargé de la réalisation de la partie universitaire du Campus pour l’enseignement et la recherche.
Le projet hospitalier
L’hôpital sera à taille humaine, conformément au souhait de la ville de Saint-Ouen et pour réduire les temps de déplacement des professionnels et des patients.
Il ne sera pas pour autant un immeuble de grande hauteur. Il assurera une activité clinique et chirurgicale polyvalente, tournée vers l’ambulatoire, s’appuyant sur les forces des hôpitaux Bichat et Beaujon : le digestif, le cœur, le poumon, les maladies de système et infectieuses. Il disposera d’un Trauma Center pour les soins des patients polytraumatisés.
Pour renforcer l’offre de soins dans le cadre de ce projet, l’AP-HP, l’Université Paris-Diderot et l’Inserm ont décidé la création d’un institut pluridisciplinaire de transplantation. Cette institut prendra en charge tout type de transplantation d’organe soit directement, soit en lien avec l’hôpital Saint-Louis.
L’hôpital disposera de près de 1000 lits et places de médecine, chirurgie et obstétrique, dont 816 lits d’hospitalisation. Cette réduction des capacités de l’hôpital en nombre de lits (de l’ordre de 30%) a pour contrepartie un doublement de ses capacités ambulatoires et de diagnostic, une transformation des processus de programmation des séjours et une réelle capacité d’extension en cas de pic d’activité (avec des chambres dédoublables).
Ce projet exigeant est porté par la communauté médicale des Hôpitaux Universitaires Paris Nord Val-de-Seine (HUPNVS), qui a identifié plusieurs conditions pour sa réussite :
- une vraie disponibilité du plateau médico-technique (bloc opératoire et imagerie notamment) ;
- un hôtel hospitalier pour les patients qui n’ont pas besoin d’être hospitalisés et leur famille, largement dimensionné (150 chambres), à proximité des fonctions hospitalières, qui contribuera à consolider les perspectives de prise en charge ambulatoire retenues pour ce projet, ainsi qu’à améliorer le parcours patient ;
- une disponibilité plus grande des lits d’aval, qui sera permise par la rénovation du site de Claude Bernard ;
- la stabilisation des flux non programmés, dans le cadre d’un travail avec les autres établissements hospitaliers.

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé

« Vous enrichir des réflexions et de l’expérience de tous les acteurs de la conception au-delà même de nos frontières » : c’était la promesse du mot du Président de l’UAFS, Gérard Huet dans le programme remis aux 250 congressistes réunis à Menton du 28 au 30 octobre derniers, pour les Journées de l’Architecture en Santé.
Partenaire media de l’événement, nous avons assisté à ces Journées et à plusieurs des nombreuses conférences, mais pas à toutes, à notre grand regret. Il est laborieux de sélectionner et retranscrire en un seul article ce qui a été dit : aussi nous avons procédé à une première sélection.
Après l'ouverture officielle par Gérard Huet, puis le discours du Maire de Menton, l’entame faite par David Entibi, Directeur général du Congrès, a posé le décor :
« En France, nous n’avons pas de recherche autour de l’architecture en santé, on n’enseigne pas l’architecture hospitalière. Seule une école d’architecture, celle de Montpellier a mené une formation au titre de l’architecture, du territoire, de la santé. Alors que dans certains pays comme les Etats-Unis, cet enseignement existe depuis 50 ans, et a « produit » un certain nombre de grands noms d’architecte, déployés dans le monde entier : c’est assez impressionnant et cela fait envie aussi. Aux USA, ou au Japon, l’architecture hospitalière est entrée dans les universités : ce qui lui donne une toute autre dimension, car tous les acteurs sont présents. Il ne s’agit pas de clubs : c’est ouvert sur tous les professionnels qui réfléchissent avec les concepteurs. C’est aussi le fonctionnement de l’UAFS.
En France, les futurs Directeurs d’hôpitaux en formation ne bénéficient pas de contenus suffisants sur l’architecture : pourtant, ils vont diriger des projets en cours, en créer.
Tous les pays d’Europe, de la francophonie peuvent se joindre à nous pour faire de la recherche, pour rendre plus efficients les débats sur l’architecture en santé ».
Territoire et Santé : L’hôpital est-il encore un lieu unique ?
Rarement l'histoire des hôpitaux s'est intéressée de près à son implantation dans la ville et décrit son rapport à son territoire, si ce n’est sous l’angle quantitatif du positionnement dans les « bassins de population ». Aujourd’hui, une nouvelle voie s’ouvre aux architectes de la santé, pour défricher et décliner le rapport que l’hôpital entretient à son environnement.
L’hôpital puise ses ressources dans la ville : un phénomène d’osmose et de porosité, dans lequel ville et hôpital s’influencent réciproquement. Le projet du CHU de Nantes a été le support d’illustration de ce changement de paradigme.
Suite de réponse à travers la courte intervention de Catherine Cecchi, Géographe de la santé, enseignant ENSAM : « Comment on fait pour bien manger, bien bouger, bien guérir, bien soigner ? Quand on aura mis ensemble tous ces items, on pourra proposer des lieux de soins adaptés. L’hôpital en centre-ville (Cf Narbonne) est condamné à réussir son adaptation et son évolution. ».
Emmanuelle Ladet – Crédit photo : Hospihub
« La santé c’est aussi du médico-social » Prenant le micro, Emmanuelle Ladet, Architecte, a poursuivi la réflexion en s’appuyant sur un projet à l’échelle d’une ville (le Havre), qui illustrait comment les logiques d’aménagement du territoire peuvent s’avérer excluantes ou inclusives selon le point de vue que l’on adopte.
Pour une formation à l’architecture en santé
La commission UAFS dédiée à la formation, a fait le constat de la difficulté de construire un projet architectural de qualité au service du projet médical et du projet d’établissement, et celui des conditions d’accès à la commande et les procédures qui laissent peu de place à l’innovation et au dialogue.
Elle se donne comme objectif de construire des projets fonctionnels, esthétiques et agréables à vivre dans un budget maîtrisé qui soit le fruit du dialogue avec les utilisateurs et la réponse à leurs besoins.
Son pari est de mieux se connaître pour mieux concevoir et construire ensemble, par des actions de sensibilisation et formation. Et également d’accompagner la réalisation des projets de santé par une implication plus large, en amont et en aval du projet. Partager ce qui fait l’essence du métier d’architecte, en trois cycles
Cycle A : Mieux travailler avec les architectes
- Comprendre le métier d’architecte
- Co-élaborer un projet de santé
- Appropriation, perception et retours d’expérience
Cycle B : Architecture pour la santé/ Architecture pour le bien-être
- L’architecture au service des lieux de soins
- Les composants d’une architecture favorable au bien-être
Cycle C : L’architecture hospitalière en France et à l’étranger
- Histoire de l’architecture hospitalière en France
- Hôpital et territoire
- Architecture hospitalière dans le monde
« Nous avons imaginé que par le biais de la formation et des actions de sensibilisation, nous allions pouvoir créer les conditions d’un dialogue qui allait permettre d’établir les bases d’une culture commune, d’une culture partagée entre le monde médical et le monde architectural, qui parlent parfois deux langues différentes. Il fallait travailler en dehors du cadre d’un projet, à cette culture commune. Ce sont des prémices, qui peuvent être sollicités par les établissements de santé pour accompagner leurs projets. » a souligné Agathe Desmesure, architecte et Responsable de la commission.
Crédit photo : Hospihub
Notre équipe a été particulièrement intéressée par cette conférence, car le concept de « mieux se connaître pour mieux concevoir et construire ensemble » est aussi celui qui a amené HOSPIHUB à produire et éditer en septembre 2018 l’ouvrage «Comprendre et concevoir le bloc opératoire», par Patrick Breack*.
Aussi, il nous a paru évident de questionner la commission Formation et Enseignement , sur le fait que s’il pouvait être intéressant pour les maîtres d’ouvrage de mieux comprendre le métier d’architecte, il était peut-être aussi primordial pour les concepteurs de mieux comprendre l’hôpital et ses utilisateurs : « Sans doute, vous avez raison, et il s’agit là d’une autre partie de notre réflexion : nous, architectes et concepteurs, devons aussi étudier comment acquérir cette culture hospitalière. Nous n’en avons pas parlé en conférence, mais nos travaux se poursuivent sur ce point, et nous espérons bien proposer des solutions complémentaires » nous a répondu Agathe Desmesure ce mardi.
Réponse qu’il nous semblait indispensable pour clore ce premier article.
N.B. D’autres publications sont en cours de rédaction concernant cette première édition des JAS.
*Patrick Breack, expert en conception, programmation et hygiène hospitalières, a exercé longuement dans de grands hôpitaux et a consacré 30 années à observer les dysfonctionnements du bloc opératoire dans le cadre de l’analyse des causes d’infections nosocomiales, tout en accompagnant les maîtres d’ouvrage et maîtres d’œuvre sur plus de 200 projets en France et dans les pays en développement. Son expérience antérieure d’ingénieur dans le bâtiment lui est précieuse. Expert rédacteur pour Hospihub, Il intervient aujourd'hui comme conseil au sein de KSP santé.

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

Le vaste programme immobilier de rénovation et d’extension des trois sites de l’Institut Curie est au cœur du projet d’établissement MC21 ( pour Marie Curie XXIe siècle), qui vise à moderniser et améliorer la prise en charge du cancer en permettant une meilleure communication pour tous les acteurs de la filière de prise en charge en cancérologie.
Cet ambitieux programme immobilier, porté à 180 millions d’euros, est soutenu par la générosité du public et le Comité de campagne MC21. Déployé sur chacun des trois sites de l’Institut Curie, il prévoit des constructions nouvelles et des rénovations, tant pour l’Ensemble hospitalier que pour le Centre de recherche.
L’Institut Curie s’agrandit

Crédit : agence A.26 Architectures, avec Art & Build Architectes
En plein cœur de Paris, l’Ensemble hospitalier, situé rue d’Ulm dans le 5e arrondissement, sera totalement rénové et verra sa surface augmentée. Un nouveau bâtiment, dessiné en prolongation naturelle de la structure bâtie existante, lui sera entièrement connecté à tous les niveaux.
Ce nouveau bâtiment permettra ainsi d’augmenter et d’améliorer l’accueil des patients en consultation, en hospitalisation conventionnelle et en hospitalisation de jour pour l’ensemble des pathologies prises en charge à l’Institut Curie. Il est notamment prévu que Siredo*, le Centre d’oncologie pour les enfants, adolescents et jeunes adultes, bénéficie de cette extension et dispose d’un patio végétalisé généreux.
"Ce projet immobilier, avec comme objectif premier la lutte contre le cancer, est apparu comme indispensable pour offrir à nos patients les meilleures conditions de prises en charge possibles et à nos équipes des conditions de travail optimales. Ce projet d’envergure s’étalera sur quatre années. L’organisation des parcours fluides et lisibles pour les patients ainsi que le continuum soins recherche, principe cher à Marie Curie, seront au cœur de ce projet", souligne le Professeur Pierre Fumoleau Directeur Général de l’Ensemble hospitalier Institut Curie.
Le projet a été confié à l’agence A.26 Architectures, avec Art & Build Architectes
Le plus important chantier du projet d’établissement de l’Institut Curie, MC21 démarre ce mois-ci à Saint-Cloud.

Le nouveau bâtiment de Saint-Cloud - Architectes : AIA Architectes
Après la fusion en 2009 avec le Centre René Huguenin, l’Institut Curie a lancé en 2016 un nouveau projet d’établissement qui s’appuie sur les trois principaux piliers au cœur de l’activité de l’institut : un projet médical, un projet scientifique et un programme médico-scientifique.
Réhabilitation et extension
Après la démolition des anciens bâtiments rachetés par l’Institut Curie pour permettre l’extension du site, un appel d’offres a été lancé en 2018 pour la construction d’un bâtiment neuf puis la réhabilitation du bâtiment actuel. Il s’agit du plus important chantier du programme immobilier du projet d’établissement MC21 de l’Institut Curie.
"C’est l’équivalent d’un nouvel hôpital qui va voir le jour. L’objectif est de développer et de rénover, tout en conservant ses spécificités, le site de Saint-Cloud en rapprochant les activités de soins et de recherche, avec un enjeu majeur : être emblématique de la médecine de précision et du parcours du patient, être référent de la pharmaco-imagerie et de biomarqueurs, créer un data center, un centre de bio-informatique clinique et de bio statistiques, et un pôle de sciences humaines et sociales", commente Thierry Philip, président du Directoire de l’Institut Curie.
La maîtrise d’œuvre a été confiée au cabinet AIA Architectes et les travaux de construction démarrent ce mois-ci. Pour la partie neuve, ils s’étaleront sur 24 mois et les travaux de réhabilitation de l’hôpital actuel démarreront au second trimestre 2021.
La réhabilitation en chiffres :
- 12 580 m2 de construction neuve
- 8 643 m2 de surfaces réhabilitées
- 80 millions d'euros investis à Saint-Cloud

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire
EOS imaging, pionnier des solutions d'imagerie 2D / 3D et de données pour l'orthopédie, présente ses solutions pour la prise en charge des pathologies de la colonne vertébrale, notamment le système EOS et la combinaison du logiciel de planification 3D en ligne spineEOS avec la solution EOSlink, au Congrès annuel EUROSPINE 2019, qui se tient du 16 au 18 octobre à Helsinki, en Finlande.
Lors du Congrès, le Professeur Jean-Charles Le Huec, Chirurgien orthopédiste et Chef de service à la Polyclinique de Bordeaux Nord Aquitaine, a présenté « Comment analyser l'équilibre sagittal avant toute arthrodèse : conséquences pratiques » au cours d'une session « Meet the Expert » organisée sur le stand EOS imaging. Le Professeur Le Huec a partagé des résultats basés sur des examens EOS et souligné l'importance des images fonctionnelles corps entier pour l'analyse posturale qui permet d'optimiser le traitement personnalisé du patient.
- "Nous sommes ravis de présenter lors du congrès Eurospine notre approche unique dans le planning thérapeutique personnalisé visant un alignement sagittal optimal. Nos solutions innovantes permettent aux chirurgiens de planifier leur geste avec précision, puis de transférer et d'utiliser ces données au bloc opératoire. Nos solutions sont également des outils d'information et d'engagement du patient. Il est gratifiant de constater que nos solutions innovantes d'imagerie pour la colonne vertébrale sont reconnues comme standard de soins par un nombre croissant d'acteurs. Nous prévoyons une adoption croissante de nos solutions, car de plus en plus de médecins veulent mettre en place des traitements personnalisés dans les pathologies du rachis afin d'améliorer le traitement et les résultats pour les patients " conclut Mike Lobinsky, Directeur Général d'EOS imaging.
La connaissance du fonctionnement de la table opératoire relève de la gestion des risques au bloc opératoire. Elle est abordée et enseignée dans les écoles de formation à la spécialisation IBODE. Ce focus est proposé par Grégory Chakir, IBODE au CHU de Toulouse.
L’IBODE doit être formé(e) à l’utilisation et aux spécificités de la table opératoire présente dans le bloc dans lequel il-elle travaille. Il-elle doit en connaître la procédure et vérifier la présence du matériel de secours en cas de panne. Depuis janvier 2015, il-elle a l’exclusivité de compétence concernant l’installation en position chirurgicale du patient sur protocole si le chirurgien n’est pas présent en salle. La fonctionnalité de la table doit être vérifiée à chaque ouverture de salle, en début de programme opératoire et avant toute intervention chirurgicale. Elle fait l’objet d’une traçabilité rigoureuse et quotidienne.
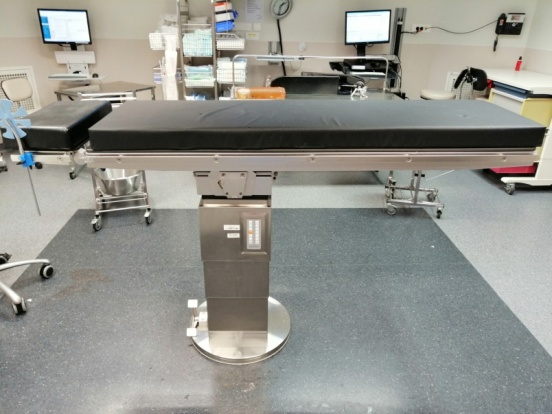
Crédit photo : G. Chakir
- Généralités sur la table opératoire
La table opératoire est un dispositif incontournable et indispensable pour toute chirurgie. Il existe de nombreuses sociétés spécialisées dans la fabrication des tables opératoires et une grande diversité de celles-ci en fonction des spécialités chirurgicales. Elles ont en commun de posséder un chariot de transport, un plateau sur lequel repose le patient, un socle permettant la mobilité du plateau en peropératoire si nécessaire, des accessoires pour l’installation chirurgicale et le confort du patient et des commandes pour les utiliser pouvant être mécaniques, hydrauliques ou électriques. La fonctionnalité de la table doit être vérifiée à chaque ouverture de salle, en début de programme opératoire et avant toute intervention chirurgicale. Elle fait l’objet d’une traçabilité rigoureuse et quotidienne.
Il est important de connaître la charge maximale supportée par la table opératoire notamment en chirurgie bariatrique afin d’éviter toute chute éventuelle du patient ou problème en peropératoire. La plupart des tables sont conçues pour un poids pour un poids maximal à ne pas dépasser avec un risque de bascule de celles-ci ou d’endommagement des pièces mécaniques. Cette charge maximale doit prendre en compte la colonne de table, le plateau et ses segments montés dessus ainsi que le poids du patient. Il est impératif de se référer dans ce cas à la notice du constructeur. Le marquage CE (Communauté Européenne) est obligatoire sur ce dispositif médical classé selon la classification des dispositifs médicaux en rapport avec la directive 93/42/CCE. Nous allons aborder les différents éléments qui la composent.
- La colonne du plateau opératoire

Communément appelée socle ou pilier, peut être fixe et/ou mobile c'est-à-dire déplaçable dans le bloc opératoire pour faciliter le transfert du patient en salle opératoire. Son fonctionnement s’effectue par un système électromécanique ou électrohydraulique. Les colonnes mobiles de table d’opération ont une autonomie relative et doivent nécessairement être branchées au secteur en fin de programme ou toutes les 24 heures afin d’en assurer l’alimentation en énergie électrique dans le but de recharger les batteries. Elles peuvent aussi fonctionner directement sur secteur. Les colonnes fixes sont raccordées en permanence à l’alimentation du réseau externe.


Crédit : medicalexpo.fr
Il est possible de commander les différentes inclinaisons de la colonne directement sur celui-ci depuis son clavier ou à partir d’une télécommande filaire ou sans fil. L’IBODE doit veiller à conserver en permanence la colonne de table et la télécommande en état de marche et chargées pour qu’elles soient prêtes à l’emploi.
On peut également mobiliser le plateau pour faciliter l’installation chirurgicale ou au cours de l’intervention pour faciliter le geste opératoire et l’anesthésie :
- Inclinaison longitudinale (déclive/Trendelenburg ou proclive/anti-Trendelenburg),
- Inclinaison transversale droite et gauche (mouvement latéral),
- Mouvement de translation,
- Lever la section du dossier ou des jambes,
- Montée et descente.
Une des composantes principales de la table opératoire est le plateau.
- Le plateau de chirurgie

Crédit : system-med.fr
Il est différent et modulable en fonction de la spécialité mais aussi du type de chirurgie. Comme par exemples, plateau spécifique en Orthopédie pour la chirurgie de l’épaule, en Traumatologie pour l’enclouage centromédullaire du fémur et du tibia, en Cardio-vasculaire avec un plateau radio transparent pour la chirurgie endovasculaire. Il doit posséder les qualités d’extensibilité et flexibilité pour les chirurgies pratiquées dans le bloc opératoire dans lequel il est utilisé.
Il peut être uni ou multi sections. Le plateau universel multi sections se compose des sections :
- Tête,
- Dossier,
- Siège,
- Et jambe.
Sur certains plateaux les segments peuvent être motorisés permettant leur mobilité. Il est possible d’ajouter des segments en fonction des besoins liés à la chirurgie comme par exemple un segment spécifique à la chirurgie de l’épaule.
Les segments sont composés de coussins pouvant être en mousse viscoélastique à mémoire de forme ou en polyuréthane. Ils sont imperméables, antistatique et peuvent être désinfectés et lavés. Ils sont fixés au plateau par des velcros ou des boutons convexes. Ils sont exempts de latex. Cette mousse repose sur une couche de haute dureté. Il est important de ne pas mettre d’interface entre les coussins et le patient comme un drap ou une alèse. Ceci est pourtant d'usage pour des raisons d’entretien et de confort. Le patient doit reposer directement sur le matelas sous peine d’atténuer son action dans l’objectif de prévenir les troubles trophiques comme les escarres ou les ulcères de pression de décubitus par redistribution de celles-ci et diminution des cisaillements. Les plis du drap positionné sous le patient peuvent entraîner des troubles cutanées. Un moyen efficace pour augmenter le confort du patient est d'utiliser une couverture chauffante sous celui-ci plutôt qu'un drap.
Si la dureté des segments est importante ou le patient de faible gabarit, il est judicieux de positionner un matelas en gel par-dessus pour prévenir ce risque.

Crédit : maquet.com
Les mouvements spécifiques du plateau sont :
- Inclinaison de la têtière, du dossier notamment pour les chirurgies céphaliques,
- Elévation du plateau ou abaissement,
- Des jambes pour les spécialités digestives et gynécologiques entre autres,
- Translation longitudinale coté pieds ou tête pour la chirurgie hybride, endovasculaire et traumatologique qui utilisent des rayonnements ionisants en cours d’intervention,
- Mouvement du billot (translation/élévation) pour la chirurgie thoracique et cardiaque par exemple.
- Inclinaison latérale vers la gauche ou la droite,
- Fonction Trendelenburg et anti-Trendelenburg permet d’incliner le plateau vers le coté pieds ou tête dans son axe transversal.
- Position reflex (assise et élévation des jambes) pour la chirurgie des membres supérieurs
- Position flex (proclive et abaissement des jambes) pour la chirurgie thoracique,
- Position neutre ou mise à zéro du plateau.
Le plateau peut posséder la caractéristique d’être radio transparent, dans son intégralité ou en partie, en cas d’utilisation prolongée en peropératoire d’un amplificateur de brillance en particulier pour la chirurgie interventionnelle et les salles hybrides.
Le plateau peut être mobilisé pour le bionettoyage ou le transfert de patient hors de la salle opératoire grâce à un chariot de transport.
- Le chariot de transport

Il permet de déplacer la table opératoire hors de la salle afin d’éviter que des éléments extérieurs comme le lit du patient ne rentre dans un souci d’asepsie. Il facilite le transfert du patient et peut aussi permettre la mobilisation du plateau en cas de besoin urgent par l’intermédiaire de la poignée rouge comme indiqué sur la photo pour cet exemple.
L’installation du patient pour la chirurgie est cruciale et tout aussi importante que le geste opératoire. Un patient bien installé est un patient qui sera opéré dans des conditions optimales.
Pour compléter le plateau, il vient s’ajouter des accessoires tels que les appuis et les géloses de protection afin d’assurer sécurité et confort au patient durant l’opération.
- Les accessoires
Les différents appuis




Crédits : medicalexpo.fr
Dispositifs indispensables à l’installation chirurgicale et au confort du patient, ils permettent de respecter la position physiologique du corps et des membres tout en facilitant l’exposition de la zone opératoire. Ils sont fixés sur le plateau par des clameaux sur les rails latéraux.
Appuis bras, têtières à pointe (Mayfield) ou en fer à cheval pour la neurochirurgie et la chirurgie maxillo-faciale, appui pubien et sacré pour la chirurgie orthopédique, appui bras articulé pour celle de l’épaule, appui gynécologique (jambière) pour la chirurgie digestive et gynécologique. Cette liste non exhaustive montre la diversité des appuis nécessaires en fonction du type de chirurgie et des habitudes du chirurgien pouvant s’adapter à chaque table opératoire. Il est important d’en connaître la présence, l’utilisation et les risques.
Ces risques sont la conséquence d’un mauvais positionnement du patient pouvant conduire à un étirement ou une compression des nerfs et vaisseaux pouvant conduire à une paralysie postopératoire.
Les géloses de protection et matelas en gel

Crédit : anniebauerconfort.com
Il existe une multitude de géloses disponibles sur le marché. Leur action est d’apporter confort et protection. En effet, le contact prolongé entre les saillies osseuses du corps humain et un plan dur comme la table opératoire et ses accessoires peut entraîner des troubles trophiques à type d’escarres. Il est primordial de vérifier tous les points d’appuis à chaque installation et à la fin de toute intervention. Aucun élément ne droit positionné entre les géloses et le patient sous peine d’annuler leurs efficacités.
Les accessoires et les géloses doivent être entreposés et stockés dans le SAS d’entrée de la salle opératoire prévu à cet effet sur un chariot roulant. Pour des raisons d’hygiène et d’ergonomie, le personnel soignant doit veiller à ne pas entreposer sur le sol tous les accessoires, même de façon temporaire. Ceci dans le but de favoriser la circulation de l’air à l’intérieur de la salle, d’éviter toutes souillures par des liquides biologiques en peropératoire et de faciliter le bionettoyage des surfaces et des sols.
Il faut aussi éviter de les ranger dans le couloir du bloc opératoire pour fluidifier la circulation du personnel et du matériel.

- Entretien et maintenance de la table opératoire
Les textes législatifs relatifs à la maintenance de la table opératoire sont le Décret de maintenance N°2001 du 5 décembre 2001 relatif à l’obligation de maintenance et au contrôle qualité des dispositifs médicaux et les recommandations dans les circulaires DH/EM I N°96-4459 et N° 98-1133. Source : cpias
La table opératoire fait partie de la zone centrale du bloc opératoire, la plus à risque en termes d’asepsie progressive. Elle requière un entretien rigoureux à l’ouverture de salle et entre chaque intervention. Il est réalisé par les Aides-soignants (AS) sous la responsabilité de l’IBODE garant-e de l’hygiène au bloc opératoire. Le nettoyage de la table opératoire s’effectue en premier selon des protocoles établis par les équipes opérationnelles en hygiène de l’établissement et des recommandations de la Société Française en Hygiène Hospitalière (SF2H). Cette chronologie doit être respectée et fait référence au principe en matière d’hygiène du nettoyage partant du plus propre en allant vers le plus sale. La table se situant au plus près du site de la zone d’incision, elle appartient donc à la zone la plus propre de la salle opératoire. Elle doit aussi faire l’objet d’un bionettoyage approfondi en fin de programme, effectué par les AS ou les Agents d’Entretien selon les organisations, qui oblige à démonter chaque section pour pouvoir nettoyer et désinfecter minutieusement tous les éléments qui la composent.
Durant toute la prise en soin au bloc opératoire, il est important de réduire au maximum le risque de contamination croisée du patient par contact direct avec des micro-organismes susceptibles d’être présent sur la table opératoire.
Concernant la maintenance, elle est faite par le service technique du constructeur, des personnes agrées et formées (biomédical) à fréquence variable (minimum une fois par an) et en cas de problèmes. La traçabilité se fait un carnet d’équipement médical. La notice d’utilisation de la table opératoire doit être présente au bloc opératoire et accessible aux professionnels.
Chaque utilisateur doit recevoir une formation spécifique à son fonctionnement.
Le bionettoyage et la maintenance font l’objet d’une traçabilité.
- Entretien des accessoires, géloses et matelas en gel
Vérifier l’intégrité de ces divers éléments à la fin et au début de chaque utilisation. Le bionettoyage réalisé par les Aides-soignants ou les Agents de Services selon les fiches de postes du service doit être minutieux en utilisant des produits détergents-désinfectants et en respectant le temps de séchage avant réutilisation.
- Conclusion
En conclusion, nous rappelons que l’IBODE, par sa formation à la gestion des risques au bloc opératoire et par son expérience acquise sur le terrain, possède une expertise dans l’utilisation de la table opératoire et des risques potentiels. Ceci fait de ce ^professionnel un acteur incontournable et indispensable au bloc opératoire dans l’utilisation de la table opératoire.
Ce travail s’inscrit dans un processus de réflexion sur les pratiques professionnelles. Il faut pouvoir comprendre le fonctionnement d’un bloc opératoire pour en améliorer sa conception et son organisation dans un souci constant de qualité et sécurité des soins comme le souligne M.BREACK Patrick dans son livre intitulé « Comprendre et concevoir le bloc opératoire ».
A propos de l'auteur : Mr Chakir gère IBODE Infos, à retrouver sur Twitter : @IBODEInfos et Facebook , Linkedin

Le secteur de l'Hospitalisation Privée en France est en évolution permanente. Par un communiqué de presse du 15 octobre 2019, le groupe ELSAN annonce être entré en discussions exclusives avec Hexagone Santé Méditerranée (HSM) en mai dernier pour acquérir ses cliniques dans le Gard : la Polyclinique Grand Sud et l’Hôpital Privé les Franciscaines, situés à Nîmes et la Clinique Bonnefon à Alès.
Le processus d’analyse de cette opération par l’Autorité de la concurrence, qui constitue un préalable à son autorisation, se poursuit. Après une première phase d’examen, l’Autorité de la concurrence a annoncé vouloir approfondir son analyse de la situation concurrentielle dans le territoire gardois (processus dit de « Phase 2 »).
ELSAN s’est engagé à apporter tout son concours à l’Autorité qui souhaite mieux comprendre les modes de calcul des parts de marché et faire une étude de « l’influence des évolutions législatives et réglementaires récentes et à venir » sur ces calculs.
ELSAN est très confiant sur l’issue de cette étude, constatant que le Groupement hospitalier de territoire (GHT) public du Gard-Cévennes-Pays de Camargue détient une part de marché de plus de 50% dans le Gard, très nettement supérieure à celles des différents opérateurs privés du territoire. Le rapprochement vise en outre à pérenniser une offre de soins privée de qualité complémentaire à l’offre publique.
Durant la mise en œuvre de cette étude approfondie, les établissements de santé ELSAN du Gard, ainsi que ceux d’HSM, demeurent pleinement engagés dans leurs missions d’acteurs de soins auprès de la population du territoire.

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

Lors de l’acquisition du groupe suédois Capio, Ramsay Générale de Santé* alors leader de l’hospitalisation privée en France, est devenu l’un des leaders européens de la prise en charge globale du patient. Aujourd'hui, le Groupe accompagne l’intégration du groupe Capio et sa transformation en se dotant d’un nouveau nom.
La nouvelle marque "Ramsay Santé" est cohérente avec la stratégie renforcée du groupe, qui vise à devenir le leader de la prise en charge intégrée du patient (centres de soins primaires, transports, hospitalisation, soins de suite et réadaptation, santé mentale, soins à domicile…).
Par ailleurs, la dénomination plus courte facilitera son usage auprès du grand public et des professionnels de santé.
En France, le groupe communique officiellement depuis le 8 octobre 2019 sous cette nouvelle marque, tandis que les plus de 130 cliniques et hôpitaux du groupe en France intégreront cette marque dans un plan de mise à l’image prévu sur 3 ans.
Dans les autres pays du groupe, en Suède, Norvège, Danemark et en Allemagne, le groupe continuera à exercer son activité sous la marque Capio, tout en soulignant l’appartenance au groupe avec la signature 'Part of Ramsay Santé'.
*La marque Ramsay Générale de Santé datait du rachat en 2014 de Générale de Santé par le groupe hospitalier australien Ramsay Health Care en partenariat avec Crédit Agricole Assurances.

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

Depuis le rapport dit de Kervasdoué en 2015, le concept de l'accueil du Tourisme Médical en France tente d'évoluer. A commencer par l'appellation en elle-même : " Tourisme de santé", "Accueil des patients étrangers" ou encore "Accueil du patient international" sont de plus en plus utilisés, pour éviter la connotation péjorative qui colle parfois à cette industrie en plein développement.
Mettons de côté les articles anciens évoquant le fameux émir qui aurait privatisé tout un étage d'un hôpital public, ceux sur la dette des patients de certains pays, ceux sur les scandales de complications post-opératoires de chirurgie plastique d'opérations réalisées en low cost en dehors de la France, ou encore les soupçons de soins prodigués dans le cadre de l'AME (Aide Médicale d'Etat) à des étrangers.
Car chaque jour en France, des hôpitaux et cliniques reçoivent bel et bien des patients venus spécialement de l'étranger se faire soigner, dans un cadre plutôt organisé, ou qui du moins tend à l'être. Ces patients sont pris en charge pour des pathologies cardiaques, des interventions orthopédiques, des traitements oncologiques, des check-up santé, et autres motifs pas vraiment dits de confort. Et cela représente un pourcentage infime des 60 milliards d’euros du marché mondial qui est ici capté. Alors que l’excellence médico-chirurgicale française est reconnue.
Ainsi l'horizon français des acteurs de l'accueil du patient international se compose aujourd'hui :
- d'hôpitaux publics
- d'hôpitaux privés d'intérêt collectif (ESPIC), à but non lucratif
- de cliniques privées
- d'assureurs
- de conciergeries médicales, qui proposent une panoplie de services au patient et/son accompagnant. Toutes ont en commun l'offre "Deuxième avis médical". L'organisation des RDV médicaux, la gestion des formalités administratives (visa, assurances) des transports, de l'hébergement, des visites touristiques sont proposés sous forme de forfaits ou à la carte. En dehors du deuxième avis médical, ces agences de coordination sont rémunérées au pourcentage à chaque étape ou bénéficient de conditions financières spécifiques. Un abonnement payant permet aux établissements de santé partenaires d'être en vitrine sur la plateforme internet gérée par ces mêmes conciergeries, ce qui assure à ces dernières un complément de chiffre d'affaires.
- de Départements Patients Internationaux, installés dans le secteur public ou privé, dont la gestion est confiée à un opérateur externe.
Certains parmi les acteurs cités ci-dessus ont rejoint un groupe dédié, au sein de l’association French Healthcare, lancée en 2017 par le ministère des Affaires Etrangères. L’objectif de la marque est de mettre en valeur « les réels atouts français : sa médecine réputée, ses prix compétitifs, ses délais d’attente encore raisonnables » et elle compte sur la demande croissante en tourisme médical, due à « la mondialisation des échanges, des moyens de transport et la démocratisation des soins ». C’est un début notable de volonté de structuration de l’offre.
La liste ci-dessus va assurément s’allonger à moyen terme, car, comme nous avons pu le constater en participant au Village du Tourisme médical (proposé par IFTM Top Résa à Paris du 01 au 04 octobre dernier) : sur notre stand, de nombreux visiteurs au profil varié sont venus faire part de leur projet de s’insérer dans la chaîne de prise en charge du Patient International. Des transporteurs (air, route), des agents de voyage par exemple se positionnent et réfléchissent à développer ce segment dans leur activité globale.
L’équipe Hospihub, depuis 2014, à l’occasion de congrès ou salons hospitaliers au Maghreb ou en Afrique de l’Ouest, est habituée à la présence de cliniques, conciergeries, assureurs, ou transporteurs dans la zone d’exposants. Sur les stands, des responsables commerciaux, des médecins, venus de Tunisie, de Turquie, du Maroc, de Jordanie, du Liban expliquent leur offre médico-chirurgicale, leur process pour le patient étranger, montrent des vidéos de leur établissement, distribuent de la documentation, nouent des liens avec les autres exposants, en vue d’éventuels partenariats. Des rendez-vous avec des délégations officielles sont organisés, permettant de rencontrer les représentants de tutelles sanitaires, ou diplomatiques…
Force est de constater qu’en France, ils ont été très rares à participer au Village Tourisme médical de IFTM Top Resa : trois au total, abritant deux conciergeries françaises, deux entités hospitalières français, un media français (Hospihub) et un réseau de tourisme médical libanais (Medical Tourism Network).


IFTM-Top Resa 2019 : Stands du Village Tourisme médical - crédit photos : Dr Prem Jagyasi
Notons que si le principe d’exposer a été boudé par ceux qui affichent leur volonté de développer cette activité en France, celui de participer à une des trois conférences, ou d’y assister a attiré davantage, et permis de premiers échanges intéressants.
L’environnement Tourisme a pu rebuter, mais ce village y avait bien sa place, au vu du grand nombre de visites et demandes reçues. Il s'agissait de la deuxième édition de ce village : son arrivée dans le panorama de la santé fera l'objet d'une promotion plus intense dès 2020.
De plus en plus d’occasions vont s’offrir aux acteurs français de participer à des congrès médicaux, hospitaliers ou entièrement dédiés au Tourisme Médical, un peu partout dans le monde, en particulier en région MENA ( Middle East - North of Africa). En effet tout un écosystème de pays exportateurs, et réceptifs s’y retrouvent, et côtoient des experts en communication, en formation, en management, en accréditation. Des réseaux s’y mettent en place, des échanges se programment, de l’Inde à la Tunisie en passant par les Emirats Arabes Unis, pour le moment sans aucun représentant français, sauf en tant que visiteur.
Les hôpitaux allemands - concurrents européens les plus importants de la France dans ce domaine puisque le Tourisme de santé y représenterait un chiffre d’affaires de l’ordre de 2 milliards d’euros, contre 120 millions en France pour 2018 - n’y sont pas représentés non plus. Ils ont une bonne longueur d’avance, et leur marché cible davantage les pays de l’Est.
Certains hôpitaux français, portant une haute expertise dans une spécialité, participent ensemble, sous pavillon français, à des congrès hors France, consacrés à une spécialité.
Pour que la manipulation du concept « Accueil du Patient International » se transforme en réalité en France, il nous parait nécessaire d’envisager une meilleure visibilité auprès des pays francophones : sur le web, sur les réseaux sociaux, ainsi qu’en présentiel sur les congrès dédiés au secteur. Bien entendu, la mise en œuvre d’actions spécifiques en interne est prioritaire : il est toujours plus aisé de communiquer sur une organisation dont a été éprouvé le niveau de qualité.
Une bonne organisation fait appel à des notions de conception, de formation du personnel, de communication avec le patient, de gestion des risques, de qualité, de droit, de sécurité, de sécurisation des données, de sécurisation des paiements, de marketing : des thèmes que nous aborderons bientôt plus régulièrement sur Hospihub, dans le cadre d’une nouvelle rubrique.

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire

"La protection de l'environnement n'est plus une lubie réservée à quelques idéalistes. Il faut désormais regarder la réalité en face et réagir pour réduire les effets négatifs de nos activités. Avec 700 000 tonnes de déchets produits par an, le secteur de santé français représente 3,5 % de la production de déchets nationale. Cela correspond à 1 050 kg de déchets par lit chaque année en France contre une moyenne nationale de 360 kg par habitant et par foyer. Les problématiques liées à cette production sont d’ordre volumétrique et budgétaire. Une mauvaise gestion des déchets impacte donc de manière significative le budget final de l’établissement." telle est l'entame de ce guide.
Helpévia a souhaité se pencher sur les problématiques liées à la gestion des déchets : une enquête a été menée auprès d’établissements adhérents.
La centrale d'achats a identifié deux problèmes majeurs liés aux déchets:
- celui du stockage
- et celui du coût élevé du traitement des déchets.
Ce guide a pour objectif d’ouvrir les pistes possibles pour une meilleure maîtrise des déchets (un des critères de la certification HAS v2014 ).
Pour tous les établissements du secteur de la santé, les objectifs sont multiples:
- diminution des volumes,
- réduction des coûts liés
- et par voie de conséquence, réduction de l’impact environnemental
Le document de 60 pages répond ainsi aux questions de gaspillage alimentaire, de tri à la source, d'achats responsables, de valorisations des déchets assimilés aux ordures ménagères (DAOM), de gestion des effluents liquides, de solutions pour diminuer le poids et le volume des déchets ou encore de la mutualisation des enlèvements.

Depuis plus de 20 ans Karine Breack-Touzet évolue dans le domaine du projet hospitalier, ce qui l’a conduite à créer HOSPIHUB.
Elle est en constante relation avec les acteurs de la santé en France, au Maghreb et en Afrique. Son expertise s'étend aussi dans le tourisme de santé
Ajouter un commentaire
Hospihub organise une session de formation interentreprises sur le thème "
N.B. du 05/02/2020 : Cette formation est référencée par la Commission Formation du Conseil National de l'Ordre des Architectes.
Contexte :
Le bloc opératoire est un univers clos difficilement accessible aux concepteurs, architectes et ingénieurs. Son fonctionnement quotidien, ses contraintes, ses règles sont également mal connues des responsables administratifs et techniques. A l’inverse, les concepteurs sont soumis à l’application de règles et de normes que les soignants ignorent.
Cette situation crée des incompréhensions réciproques lors de la mise au point d’un projet de bloc opératoire. C’est le sujet du dernier livre de Patrick Breack « Comprendre et concevoir le bloc opératoire ». Son auteur anime cette formation.
RDV sur le formulaire de pré-inscription !
OBJECTIF : permettre aux uns et aux autres d'aborder la conception ou le quotidien du bloc opératoire avec un complément d'information utile et pratique
PROGRAMME et thèmes développés
- Conception
Incidence de la conception du bloc opératoire sur les conditions de vie et la prévention des risques – A partir de cas concrets, analyse des principes conceptuels rencontrés et recommandations argumentées
- Ventilation
Ventilation, traitement d'air et conception du bloc opératoire : Historique, nature du risque, analyse des diverses réponses apportées
- Gestion des DM
Adaptation des fonctionnalités du bloc opératoire selon la localisation de la stérilisation - Incidence de la gestion des DMS sur l’organisation des stockages au sein du bloc opératoire – Propositions à partir de cas concrets
- Ambulatoire
Liaisons entre bloc opératoire et secteur ambulatoire – Recherche d’optimisation et incidence sur la conception de chaque secteur
UNE FORMATION POUR QUI ?
Architectes, Ingénieurs, Directeurs d’établissement, Maîtres d’ouvrage, Chirurgiens, Anesthésistes, Pharmaciens, Qualiticiens, Hygiénistes, Cadres , IBODE...
METHODOLOGIE
- Utilisation et appui sur de nombreuses illustrations et cas concrets
- Adaptation aux demandes formulées lors de la pré-inscription
- Tables rondes avec les participants
- Remise d'un exemplaire de "Comprendre et concevoir le bloc opératoire"
- Remise d'un livret de formation
- Evaluation de la formation
HORAIRES
- 09h30 -17h30
- 2 pauses café, 1 pause déjeûner
TARIF ET INSCRIPTION
- Le groupe est limité à 20 personnes, par souci de qualité dans les échanges
- Comprend les moyens de formation, un exemplaire du livre « Comprendre et concevoir le bloc opératoire », les boissons au cours des pauses et le déjeuner
- 1100 € TTC/personne (Tarif Standard)
- Pris en charge par les budgets de formation continue - Agrément formateur 76820090182
- 10% de réduction accordée au 2ème inscrit d'un même établissement ou entreprise

FORMATION ANIMEE PAR

Patrick BREACK - Consultant Expert au sein de la société KSP santé , il est intervenu en conseil, programmation ou conception sur de nombreux projets neufs et des restructurations, en secteurs Public et Privé.
Auteur de nombreux articles et de 2 ouvrages :
- « COMPRENDRE ET CONCEVOIR LE BLOC OPERATOIRE » éditions HOSPIHUB - septembre 2018
- « HYGIENE ET QUALITE HOSPITALIERES » éditions HERMANN -1996
CE QU'EN DISENT LES PARTICIPANTS
"Très riche au niveau du contenu et des choix abordés" A. C Cadre de santé en Bloc opératoire
"Exemples concrets, présentation très claire" T.C. Responsable marketing Santé
"Enrichissement technique personnel, Possibilité de mise en application, Construction au niveau pédagogique : Excellent !" E.P. Architecte
NOS REFERENCES CLIENTS :
- Centre de lutte contre le cancer G.F. LECLERC (Dijon)
- Société ELIS
- Centre Hospitalier de l'Agglomération Montargeoise
- Agence d’architecture Catherine DORMOY
- Groupe 6
INCLUS DANS LES FRAIS D'INSCRIPTION
Votre exemplaire :
CONTACTEZ-NOUS
- Renseignements et demandes d'inscriptions : Karine Breack-Touzet
Email : direction@hospihub.com
Tél : +33 6 08 60 22 33
- Pré-inscription en ligne : Accédez au FORMULAIRE
- Vous souhaitez cette formation en intra-entreprise ? contactez-nous pour un devis
Pagination
- Page précédente ‹‹
- Page 28
- Page suivante ››
ACTUALITÉS À LA UNE
ÉVÉNEMENTS DU SECTEUR HOSPITALIER
-
Texcare France 2024 – Le rendez-vous de l’hygiène et de la blanchisserie professionnelle
25-26 novembre 2025 FranceDÉTAIL DE L'EVENEMENT -
Texcare France 2025 – Le rendez-vous de l’hygiène et de la blanchisserie professionnelle
16-18 novembre 2025DÉTAIL DE L'EVENEMENT -
Congrès africain du Tourisme Médical Côte d'Ivoire 2024
27-29 novembre 2024 Côte d'IvoireDÉTAIL DE L'EVENEMENT
NOS SERVICES
Ajouter un commentaire